Μπορεί το μπάνιο στην θάλασσα ή στην πισίνα να είναι η αγαπημένη μας έξοδος το Καλοκαίρι, όμως αν δεν προσέξουμε μπορεί να αρρωστήσουμε βαριά. Ποιες είναι οι ασθένειες που κολλάς από την άμμο και την πετσέτα;
Η υγιεινή είναι πολλή σημαντική, όχι μόνο για τις κοινωνικές μας συναναστροφές αλλά και για την υγεία μας. Από την άλλη το Καλοκαίρι λατρεύουμε να κολυμπάμε σε δροσερά νερά και να λιαζόμαστε με τις ώρες στις αμμουδιές.
Όμως αν δεν προσέξουμε, είναι πολύ πιθανό να αρρωστήσουμε βαριά από μικρόβια που μεταδίδονται μέσω της άμμου ή της πετσέτας. Στο σημερινό άρθρο θα μάθουμε ποιες ακριβώς είναι αυτές οι ασθένειες, τα συμπτώματα αλλά και την αντιμετώπιση. Διαβάστε παρακάτω:
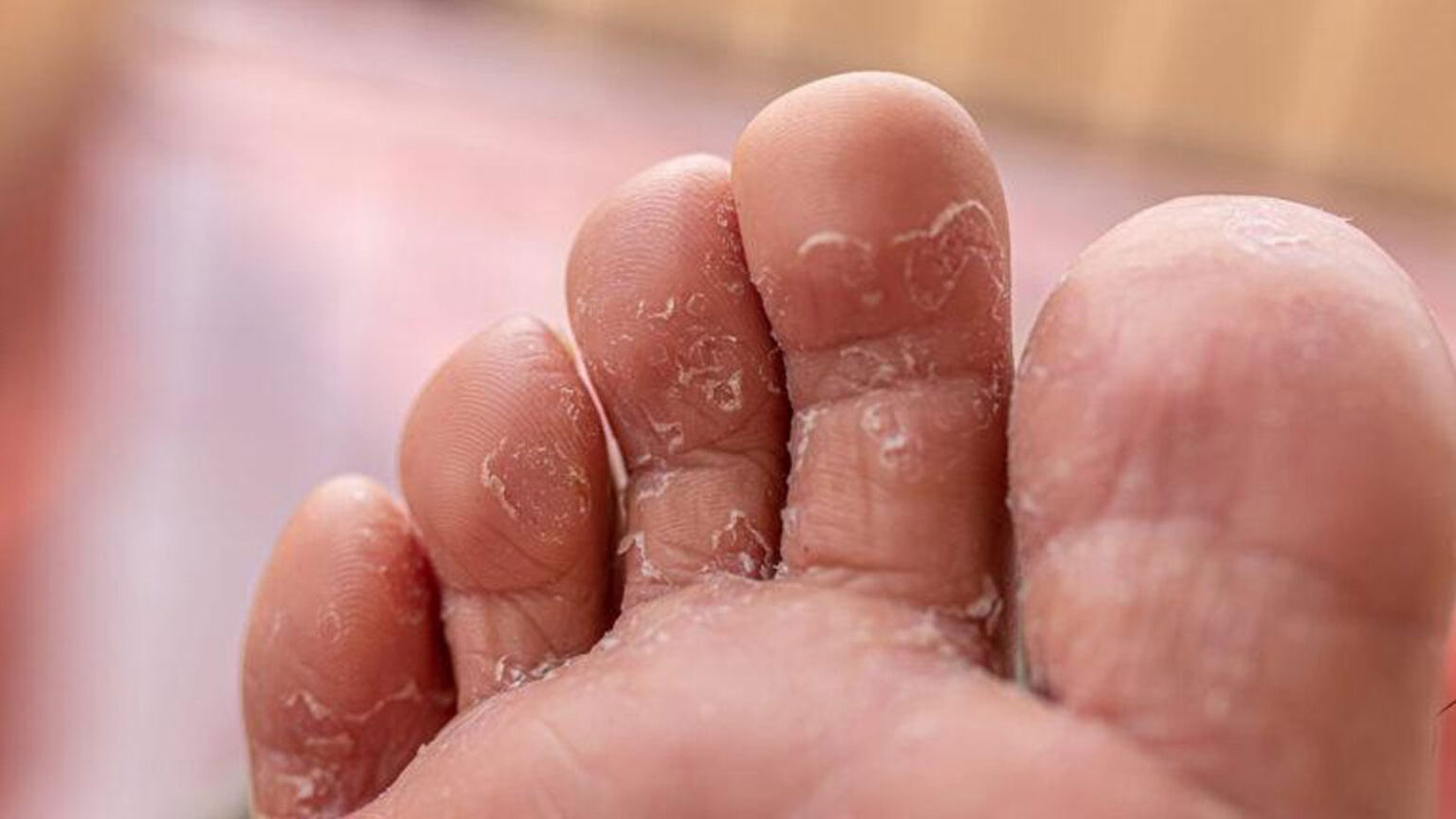
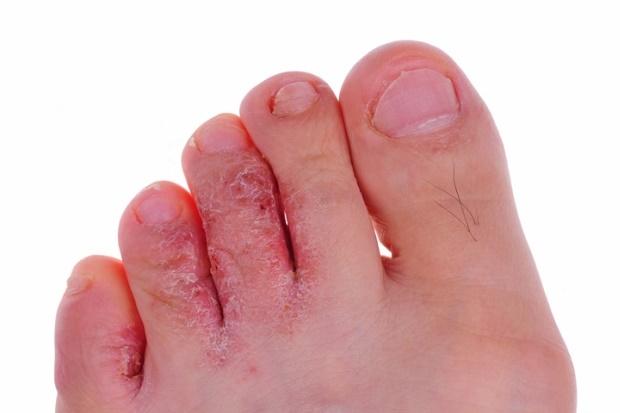
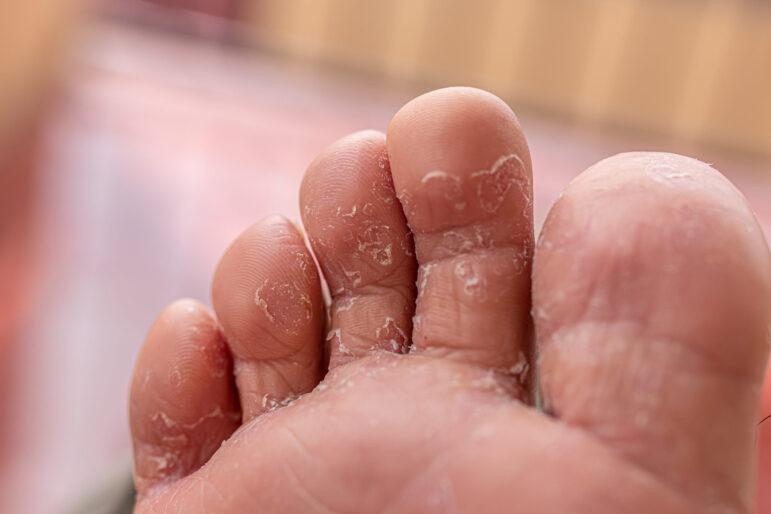
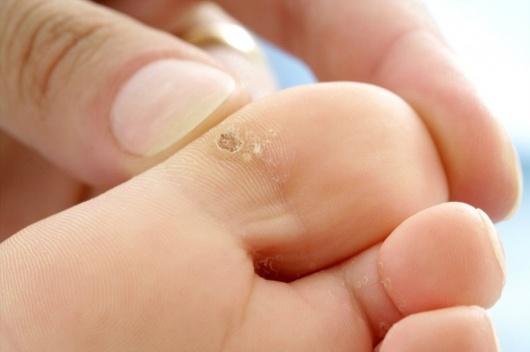
Μυκητίαση στα πόδια
Οι μύκητες στα πόδια και στα νύχια των ποδιών αποτελούν το αποτέλεσμα μίας λοίμωξης της επιδερμίδας. Η λοίμωξη που οδηγεί στην εμφάνιση μυκήτων στα νύχια και τα πόδια οφείλεται στην ανάπτυξη μικροβίων, αντίστοιχων με αυτών της μούχλας, τα οποία αναπτύσσονται στα νεκρά κύτταρα του δέρματος και των νυχιών.
Οι μύκητες ή αλλιώς μυκητίαση είναι μία από τις συχνότερες δερματικές παθήσεις, καθώς επηρεάζει έως και το 25% του πληθυσμού. Τις περισσότερες φορές, ξεκινά από την περιοχή ενδιάμεσα και γενικότερα των δαχτύλων των ποδιών κι μοιάζει με ερυθρό εξάνθημα με λέπια.
Αν και δεν είναι μία επικίνδυνη κατάσταση, είναι εξαιρετικά μεταδοτική κι αν δεν αντιμετωπιστεί εγκαίρως, ενδέχεται να εξαπλωθεί έως και το πέλμα και τα νύχια του ποδιού. Επίσης, συνοδεύεται από ιδιαίτερα ενοχλητικά συμπτώματα, με σημαντικότερο τη φαγούρα στην περιοχή.
Δείτε ακόμα Μπάνιο στην θάλασσα με περίοδο. Δοκιμάστε το άφοβα
Οι μύκητες στα πόδια είτε δημιουργούνται είτε μεταδίδονται από άλλο φορέα ή μολυσμένο αντικείμενο. Οι ιδανικές συνθήκες για την ανάπτυξη μυκητίασης στα πόδια είναι τα σκοτεινά, υγρά και ζεστά μέρη. Έτσι, τα παπούτσια είναι το ιδανικό περιβάλλον για να ευδοκιμήσουν, να αναπτυχθούν και να εξαπλωθούν οι μύκητες.
Photo via: onmed.gr
Αν, λοιπόν, τα πόδια μας παραμένουν για μεγάλα χρονικά διαστήματα σε τέτοιο περιβάλλον είναι πιο πιθανό να εμφανίσουμε μύκητες. Σε περίπτωση δε που το ανοσοποιητικό δεν είναι…στα καλύτερά του, τότε οι πιθανότητες αυξάνονται κατακόρυφα.
Αναφορικά με τη μετάδοσή τους, αρκεί η παραμικρή επαφή με άτομο που φέρει μύκητες ή μολυσμένο αντικείμενο, όπως είναι το δάπεδο, κάποια πετσέτα, σαγιονάρες, κάλτσες ή και παπούτσια, για να κολλήσει κανείς.
Συχνά, οι μύκητες δε σχετίζονται με ιδιαίτερα συμπτώματα κατά την αρχή της ανάπτυξής τους. Έτσι, τις περισσότερες φορές, η λοίμωξη έχει φτάσει σε σοβαρότερα στάδια. Για αυτό καλό είναι να είναι κανείς σε εγρήγορση, ώστε να εντοπίσει άμεσα τα πρώτα συμπτώματα και να επέμβει θεραπευτικά με το γιατρό του.
Τα πιο κοινά συμπτώματα της μυκητίασης αφορούν:
Ξεφλουδισμένο ή φολιδωτό δέρμα ανάμεσα στα δάχτυλα των ποδιών. Φαγούρα, ειδικά όταν αφαιρεί κανείς τις κάλτσες ή τα παπούτσια του. Κακοσμία. Διαφορετικό χρώμα στο δέρμα της πάσχουσας περιοχής (λευκό, κίτρινο ή πράσινο).
Ξηρό δέρμα στα πέλματα ή στις πλευρές των ποδιών σας. Αλλαγής στην υφή, το χρώμα και το μέγεθος των νυχιών (μπορεί να είναι πιο λευκά ή πιο κίτρινα, εύθραυστα και πιο παχιά ή να έχουν λευκά σημάδια). Ξεφλούδισμα ή/και αποκόλληση νυχιών. Φυσαλίδες. Αίσθημα καύσου. Πληγές.
Photo via: onmed.gr
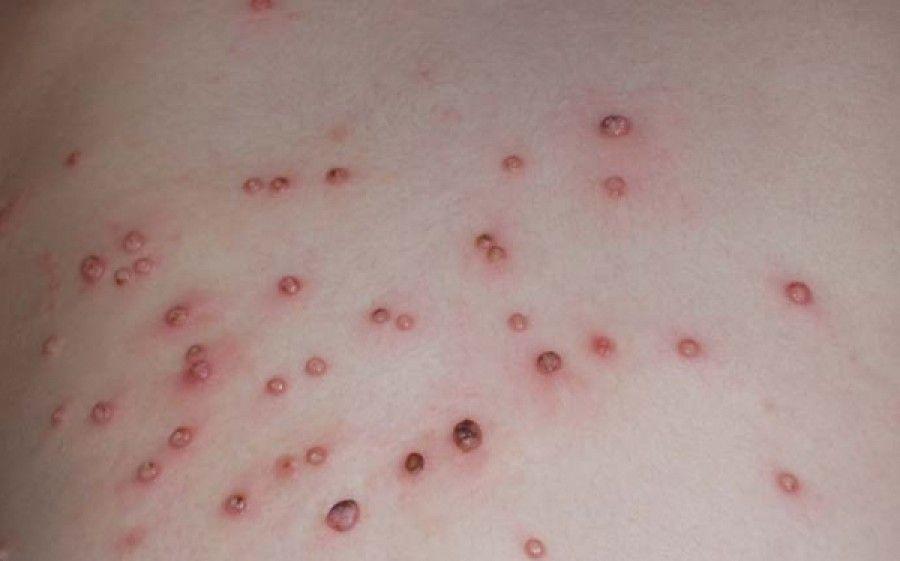
Σταφυλόκοκκος
Ο σταφυλόκοκκος είναι ένα μικρόβιο που υπάρχει στη φυσιολογική χλωρίδα του δέρματός μας, που υπό ορισμένες προϋποθέσεις μπορεί να υπεραναπτυχθεί και να προκαλέσει νόσο.
Πώς αναγνωρίζονται τα συμπτώματά του
Η καλοκαιρινή περίοδος, τα τελευταία χρόνια, μοιάζει να είναι συνυφασμένη όχι μόνο με διακοπές, θάλασσα και χαλάρωση, αλλά και με τη… λοίμωξη με σταφυλόκοκκο, κυρίως στο δέρμα.
Ευκολότερα και πιο ευάλωτα «θύματα» αποδεικνύεται ότι είναι τα παιδιά, καθώς η καθημερινότητά τους -συγχρωτισμός με άλλα παιδιά σε κατασκηνώσεις, πισίνες, θάλασσα, πάρκα- αλλά και οι συνήθως «διάτρητες» συνθήκες υγιεινής τους, ευνοούν την εκδήλωση της λοίμωξης όπως και την υποτροπή της.
Photo via: youweekly.gr
Η παιδίατρος κυρία Άννα Παρδάλη εξηγεί πώς και γιατί εμφανίζεται ο σταφυλόκοκκος και μας δίνει τον…οδικό χάρτη για την αντιμετώπισή του. Ο σταφυλόκοκκος (Staphylococcus aureus) είναι ένα μικρόβιο που υπάρχει στη φυσιολογική χλωρίδα του δέρματός μας.
Υπό ορισμένες, όμως, προϋποθέσεις μπορεί να υπεραναπτυχθεί και να προκαλέσει νόσο. Ο σταφυλόκοκκος, προκαλεί κυρίως λοίμωξη στο δέρμα (μολυσματικό κηρίο) που εκδηλώνεται με εξάνθημα και φλεγμονή του δέρματος. Συχνά γίνεται σοβαρό πρόβλημα καθώς έχει την τάση να υποτροπιάζει και να επανεμφανίζεται.
Πως αναγνωρίζουμε τον σταφυλόκοκκο
Στη σταφυλοκοκκική λοίμωξη εμφανίζονται στο δέρμα μία ή περισσότερες ανοιχτές βλάβες σαν φουσκάλες, με ρυπαρό και μελιτόχρους περιεχόμενο. Μπορεί να είναι οπουδήποτε στο σώμα, συχνά όμως εμφανίζονται στη μύτη γύρω από τα ρουθούνια, στο τριχωτό της κεφαλής, αλλά και σε σημεία όπου το δέρμα έχει εκδορές, τραυματισμούς, δήγματα εντόμων – τα οποία συμβαίνουν με μεγαλύτερη συχνότητα το καλοκαίρι.
Πρέπει δηλαδή να υπάρξει κάποια πύλη εισόδου στο δέρμα για να αναπτυχτεί η λοίμωξη. Ένα καθαρό, υγιές και ακέραιο δέρμα ακόμη και αν εκτεθεί ή έρθει σε επαφή με κάποιον άλλο που έχει σταφυλόκοκκο δεν κινδυνεύει εύκολα να «κολλήσει».
Δεν αποκλείεται όμως να είναι κάποιος φορέας και να το μεταδώσει σε ευάλωτους πιθανούς ασθενείς που θα έχουν τις προϋποθέσεις να αναπτύξουν τη λοίμωξη, όπως πχ είναι τα βρέφη ή τα ανοσοκατεσταλμένα άτομα.
Πως μεταδίδεται ο σταφυλόκοκκος
Ο σταφυλόκοκκος μεταδίδεται με την κοινή επαφή, την κοινή χρήση προσωπικών αντικειμένων όπως ρούχα και πετσέτες, την επαφή με μολυσμένες επιφάνειες και μολυσμένες εκκρίσεις όπως οι πολύ… συνηθισμένες στα παιδιά, οι ρινικές.
Το καλοκαίρι η αυξημένη δραστηριότητα των παιδιών σε εξωτερικό χώρο, το περισσότερο εκτεθειμένο δέρμα, ο ήλιος και η ζέστη, η υγρασία, οι κοινόχρηστοι χώροι, οι μολυσμένες ξαπλώστρες, η μεγάλη χρήση πετσετών σε ξενοδοχεία και πισίνες κτλ δημιουργούν προϋποθέσεις για την ευκολότερη μετάδοση του μικροβίου.
Οι σταφυλοκοκκικές λοιμώξεις επίσης ευνοούνται στο ατοπικό δέρμα, σε αυτό δηλαδή που εμφανίζει έκζεμα, γιατί το δέρμα αυτό έχει διαταραγμένο τον επιδερμικό του φραγμό, λόγω της ξηροδερμίας και της συνοδού φλεγμονής που χαρακτηρίζουν το έκζεμα.
Ο σταφυλόκοκκος στα παιδιά, έκτος από λοιμώξεις στο δέρμα, μπορεί να προκαλέσει γαστρεντερίτιδες και βαριές λοιμώξεις του αναπνευστικού (πνευμονίες).
Ιδιαίτερα επικίνδυνος μπορεί να γίνει για τα βρέφη, καθώς εκτός του ότι προκαλεί βαρύτερη λοίμωξη λόγω του ανώριμου ανοσοποιητικού τους συστήματος, μπορεί να οδηγήσει σε σοβαρή επιπλοκή με γενικευμένη αποφολίδωση του δέρματος και κατάσταση σηπτικού σοκ.
Όταν η πύλη εσόδου είναι κοντά σε άρθρωση, υπάρχει κίνδυνος για διείσδυση της λοίμωξης εντός της άρθρωσης με κίνδυνο σηπτικής αρθρίτιδας.
Πως αντιμετωπίζεται
Κάθε βλάβη του δέρματος που δείχνει ρυπαρή και μελιτόχρωη με τάση εξάπλωσης πρέπει να αξιολογείται από τον γιατρό. Η θεραπεία συνίσταται σε τοπική αγωγή, επιθέματα και τήρηση κανόνων υγιεινής. Σε σοβαρότερες περιπτώσεις θα χρειαστεί από του στόματος αντιβιοτική αγωγή ή σπανιότερα μπορεί να απαιτηθεί – ειδικότερα σε πολύ μικρά παιδιά και βρέφη- ακόμη και νοσοκομειακή περίθαλψη.
Όταν νοσήσει κάποιος με σταφυλοκοκκική λοίμωξη δεν αποκτά αντισώματα ώστε να προστατεύεται στο μέλλον απέναντι στο μικρόβιο. Έτσι μπορεί να επαναμολυνθεί το ίδιο άτομο δημιουργώντας ένα φαινόμενο «πινγκ πονγκ» στη λοίμωξη που αν δεν τηρηθούν οι προϋποθέσεις υγιεινής μπορεί να επαναλαμβάνεται.
Το φαινόμενο των συχνών και υποτροπιαζόντων επεισοδίων δερματικής λοίμωξης πρέπει να αντιμετωπίζεται σχολαστικότερα, ενίοτε να απαιτούνται και ειδικές ιατρικές εξετάσεις αλλά και να διερευνούνται προσεκτικά οι προϋποθέσεις που ευνοούν τη δημιουργία της λοίμωξης. Επίσης, κάποιες φορές υπάρχουν σταφυλόκοκκοι ανθεκτικοί σε ορισμένα αντιβιοτικά που χρειάζονται επίμονη θεραπεία.
Είναι σημαντικό να ακολουθούνται οι εξής κανόνες:
Να διατηρείται το δέρμα καθαρό, ακέραιο και ενυδατωμένο. Να τηρούνται οι κανόνες υγιεινής ιδιαίτερα σε ότι αφορά τα προσωπικά αντικείμενα και τους κοινοχρήστους χώρους . Το πλύσιμο των χεριών και η απολύμανση βρώμικων επιφανειών είναι ζωτικής σημασίας .
Να προλαμβάνονται τα τσιμπήματα των κουνουπιών και των εντόμων ώστε να μην προκαλούνται τραυματισμοί στο δέρμα απ’ όπου θα διεισδύσουν τα μικρόβια του σταφυλόκοκκου.
Ιδιαίτερη προσοχή χρειάζεται σε ορισμένες λοιμώξεις των παιδιών όπως η ανεμευλογιά, η ιλαρά ή η γρίπη οι οποίες εξασθενούν το ανοσοποιητικό σύστημα, ευνοώντας τις συνθήκες για την εγκατάσταση και ανάπτυξη του μικροβίου. Το ίδιο μπορεί να ισχύει κατά την διαδρομή και άλλων κοινών ιογενών εξανθηματικών λοιμώξεων στα παιδιά.
Κάθε ύποπτη βλάβη θα συζητείται με τον γιατρό ώστε να αντιμετωπιστεί έγκαιρα πριν εξαπλωθεί στο ίδιο το παιδί αλλά και για να περιοριστεί η μετάδοση της σε αλλά άτομα.
Photo via: iatropedeia.gr
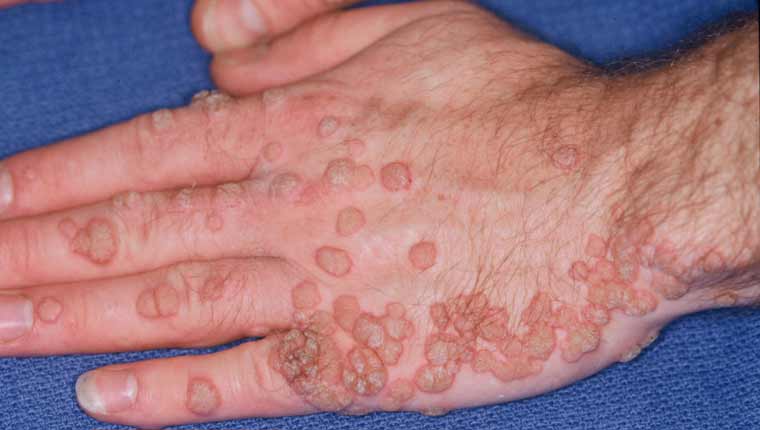
Μυρμηγκιές στο δέρμα
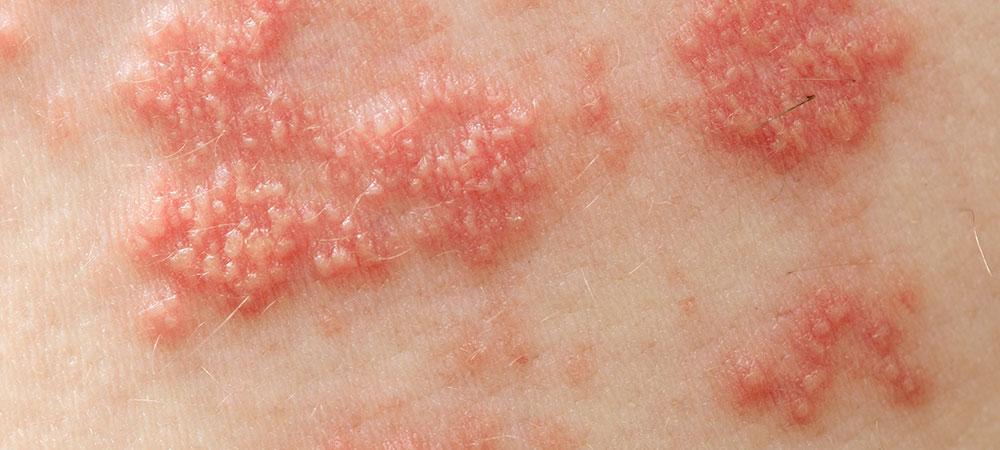
Οι μυρμηγκιές είναι μια ιογενής λοίμωξη στο ανώτερο στρώμα του δέρματος, που προκαλείται από ιούς του ανθρώπινου θηλώματος ή HPV. Όταν ο ιός εισβάλλει στο εξωτερικό στρώμα του δέρματος, συνήθως μέσω ενός μικροσκοπικού τραυματισμού, προκαλεί ταχεία ανάπτυξη των κυττάρων στο εξωτερικό στρώμα του δέρματος δημιουργώντας τις μυρμηγκιές.
ΤΙ ΠΡΟΚΑΛΕΙ ΤΙΣ ΜΥΡΜΗΓΚΙΕΣ;
Οι επιστήμονες έχουν προσδιορίσει περισσότερα από 100 μοναδικά είδη του ιού HPV. Οι περισσότεροι άνθρωποι θα έχουν τουλάχιστον ένα κοινό κονδύλωμα σε κάποια στιγμή στη ζωή τους, συνήθως στα χέρια τους.
Ορισμένες μορφές του ιού είναι πιο πιθανό να προκαλέσουν μυρμηγκιές στα χέρια. Άλλες μορφές του HPV είναι πιο πιθανό να προκαλέσουν κονδυλώματα των γεννητικών οργάνων, αν και ορισμένα στελέχη του ιού μπορεί να προκαλέσουν και τα δύο.
ΠΩΣ ΟΙ ΑΝΘΡΩΠΟΙ ΑΠΟΚΤΟΥΝ ΜΥΡΜΗΓΚΙΕΣ;
Αν έχετε οποιοδήποτε είδος μυρμηγκιάς στο δέρμα, αυτό σημαίνει ότι ήρθατε σε επαφή με έναν ιό που προκαλεί μυρμηγκιές κάποια στιγμή στο παρελθόν, ακόμη και μήνες πριν.
Οι ιοί είναι πιο πιθανό να προκαλέσουν μυρμηγκιές, όταν έρχονται σε επαφή με το δέρμα που έχει υποστεί βλάβη ή κοπεί. Ένα μικρό γδάρσιμο ή το δάγκωμα των νυχιών είναι αρκετά να περάσει ο ιός και να εμφανιστούν μυρμηγκιές.
Ομοίως, μικρά κοψίματα, όπως αυτά που προέρχονται από το ξύρισμα, μπορεί να είναι η οδός της μόλυνσης. Αυτό εξηγεί γιατί οι άνδρες μπορεί να έχουν μόλυνση στην περιοχή της γενειάδας, ενώ οι γυναίκες έχουν συχνά στα πόδια.
Photo via: onmed.gr
ΟΙ ΠΙΟ ΣΥΧΝΟΙ ΤΥΠΟΙ ΤΩΝ ΜΥΡΜΗΓΚΙΩΝ
Οι πιο συχνοί τύποι μυρμηγκιών είναι οι: οι κοινές μυρμηγκιές (verruca vulgaris), οι πελματιαίες μυρμηγκιές (verruca plataris), οι επίπεδες μυρμηγκιές (verruca plana).
Κοινές μυρμηγκιές (verruca vulgaris)
Είναι μικρά, υπερυψωμένα ογκίδια με ανώμαλη επιφάνεια που εμφανίζονται συχνότερα στα δάχτυλά ή στα χέρια. Εμφανίζουν ένα μοτίβο μικροσκοπικών μαύρων κουκίδων, τα οποία είναι μικρά σπειροειδή αγγεία.
Προκαλούνται από τον ιό HPV και μεταδίδονται με το άγγιγμα. Όταν το δέρμα εκτεθεί στον ιό μπορεί να περάσουν δύο με έξι μήνες μέχρι να εμφανιστούν οι μυρμηγκιές. Συνήθως είναι αβλαβείς και με τον καιρό εξαφανίζονται από μόνες τους. Ωστόσο, αρκετοί ασθενείς επιλέγουν να τα αφαιρέσουν καθώς τα βρίσκουν ενοχλητικά και αντιαισθητικά.
Συμπτώματα
Οι κοινές μυρμηγκιές εμφανίζονται συνήθως στα δάχτυλα ή στα χέρια. Είναι μικρά, σαρκώδη, κοκκώδη εξογκώματα. Έχουν το χρώμα της σάρκας, λευκό, ροζ ή σκούρο. Έχουν τραχιά επιφάνεια. Μπορεί να έχουν πάνω τους μαύρες κουκίδες, που στην πραγματικότητα είναι μικρά, σπειροειδή αγγεία. Πότε πρέπει να επισκεφθείτε τον γιατρό σας
Όταν οι μυρμηγκιές γίνονται επώδυνες, αλλάζουν εμφάνιση, ή χρώμα. Αν έχετε δοκιμάσει κάποια θεραπεία αλλά επιμένουν, εξαπλώνονται ή επανεμφανίζονται. Τα εξογκώματα είναι ενοχλητικά και σας εμποδίζουν στην καθημερινότητα σας.
Αν δεν είστε βέβαιοι ότι πρόκειται για μυρμηγκιές. Εάν είστε ενήλικας και ξαφνικά εμφανίζονται πάρα πολλά- γεγονός που προειδοποιεί ότι το ανοσοποιητικό σύστημα δυσλειτουργεί. Τα άτομα που διατρέχουν μεγαλύτερο κίνδυνο ανάπτυξης κοινών μυρμηγκιών είναι:
Τα παιδιά και οι νεαροί ενήλικες, επειδή το σώμα τους μπορεί να μην έχει δημιουργήσει ανοσία στον ιό. Άτομα με εξασθενημένο ανοσοποιητικό σύστημα, όπως άτομα με HIV / AIDS ή άτομα που έχουν υποβληθεί σε μεταμόσχευση.
Για να μειώσετε τον κίνδυνο των κοινών μυρμηγκιών
Αποφύγετε την άμεση επαφή με τις μυρμηγκιές, ακόμα και τις δικές σας.
Μην τις πειράζετε. Το ξύσιμο μπορεί να οδηγήσει στην εξάπλωση του ιού.
Μην χρησιμοποιείτε την ίδια λίμα, ελαφρόπετρα ή νυχοκόπτη στο υγιές και το μολυσμένο από μυρμηγκιές δέρμα. Προτιμήστε τα εργαλεία μιας χρήσης. Μην τρώτε τα νύχια σας. Οι μυρμηγκιές εμφανίζονται πιο συχνά όταν το δέρμα έχει κάποιο κόψιμο.
Πελματιαίες μυρμηγκιές (verruca plataris)
Οι συγκεκριμένες μυρμηγκιές δεν είναι επιβλαβείς. Συνήθως μέσα σε δύο περίπου χρόνια εξαφανίζονται χωρίς θεραπεία. Παρόλα αυτά μπορούν να προκαλέσουν ερεθισμό ή πόνο ανάλογα με το που βρίσκονται.
Συμπτώματα
Συνήθως είναι μικρά εξογκώματα περίπου στο μέγεθος μια γόμας, αλλά μερικά τείνουν να μεγαλώνουν. Kάποιες φορές αναπτύσσονται σε ομάδες- μωσαϊκές μυρμηγκιές.
Αρκετοί μπερδεύουν τους κάλους με τις πελματιαίες μυρμηγκιές. Σε μερικές περιπτώσεις μέσα στις μυρμηγκιές εμφανίζονται μαύρα στίγματα, που μοιάζουν με σπόρους, όμως στην πραγματικότητα πρόκειται για μικρά αιμοφόρα αγγεία που απλώς έχουν μεγαλώσει.
Οι πελματιαίες μυρμηγκιές εξαιτίας του βάρους του σώματος και του περπατήματος δεν εξέχουν από το δέρμα, σε αντίθεση με αυτές που βρίσκονται στα χέρια.
Πως θα μειώσετε τον κίνδυνο μετάδοσης των πελματιαίων μυρμηγκιών
Πλύνετε και στεγνώστε πολύ καλά τα χέρια σας, καθώς οι πελματιαίες μυρμηγκιές ευημερούν σε περιοχές που έχουν υγρασία. Φοράτε πάντα ειδικά παπούτσια (σαγιονάρες, παντόφλες) σε δημόσιες πισίνες, αποδυτήρια και ντουζιέρες.
Πλύνετε προσεκτικά τα πόδια με απολυμαντικό σαπούνι. Μην αγγίζετε τις πελματιαίες μυρμηγκιές, ακόμα και τις δικές σας. Αν κάνετε πεντικιούρ φροντίστε η αισθητικός να χρησιμοποιεί διαφορετικά και αποστειρωμένα εργαλεία. Μην ξυρίζετε/βουρτσίζετε ή πειράζετε τις περιοχές με μυρμηγκιές.
Οι επίπεδες μυρμηγκιές (verruca plana)
Οι επίπεδες μυρμηγκιές είναι λείες, στο χρώμα του δέρματος ή καφε – κίτρινα ογκίδια στο μέγεθος μιας καρφίτσας. Εμφανίζονται συνήθως στο πρόσωπο, στο πίσω μέρος των χεριών ή των ποδιών και τείνουν να εκδηλώνονται σε μεγάλους αριθμούς.
Συνήθως εμφανίζονται σε παιδιά και άτομα νεαρής ηλικίας. Προκαλούνται από έναν ιό που είναι μεταδοτικός, αλλά ακίνδυνος και συνήθως δεν είναι επώδυνα.
Photo via: imedical.gr
Συμπτώματα
Είναι μικρότερες σε μέγεθος από άλλες μυρμηγκιές. Εξέχουν ελαφρώς από το δέρμα και μερικές φορές γίνονται δύσκολα αισθητές. Στο σχήμα μπορεί να είναι στρογγυλές ή οβάλ και η διάμετρός τους συνήθως είναι μεταξύ 1-3 χιλιοστών. Το χρώμα τους κυμαίνεται από κιτρινωπό καφέ έως ροζ στο χρώμα της σάρκας. Μπορούν να αναπτυχθούν σε ομάδες από 20 έως 200.
Πότε εμφανίζονται συχνότερα
Εμφανίζονται συχνά όταν υπάρξει κάποιο γδάρσιμο ή κόψιμο του δέρματος. Στους άνδρες μπορεί να εμφανιστούν στην περιοχή που έχουν γένια εξαιτίας κάποιου κοψίματος και στις γυναίκες στα πόδια, για τον ίδιο λόγο.
Εμφανίζονται στο 7 έως 10 τοις εκατό του πληθυσμού και κυρίως σε νέους μεταξύ 12 και 16 ετών. Οι επίπεδες μυρμηγκιές βρίσκονται μεταξύ των τριών κοινών παθήσεων του δέρματος και εμφανίζονται εξίσου σε άνδρες και γυναίκες.
Τα παιδιά είναι πιο πιθανό να εμφανίσουν επίπεδες μυρμηγκιές, επειδή συχνά γρατζουνίζονται ή έχουν κοψίματα στο δέρμα τους και έρχονται σε επαφή με μεγάλο αριθμό συνομηλίκων τους.
Εξαφανίζονται, αλλά επανεμφανίζονται
Οι επίπεδες μυρμηγκιές συνήθως εξαφανίζονται από μόνες τους. Αυτό μπορεί να διαρκέσει έναν-δύο μήνες, μέχρι και δύο έτη. Η κατάσταση της υγεία σας, ο τύπος των μυρμηγκιών και η περιοχή που εμφανίζονται, είναι παράγοντες που παίζουν καθοριστικό ρόλο στο πόσο γρήγορα θα εξαλειφθούν.
Γενικά, το 23% των επίπεδων μυρμηγκιών θα εξαφανιστεί εντός δύο μηνών, το 30% εντός τριών μηνών και το 78% εντός δύο ετών. Στις περισσότερες περιπτώσεις εξαφανίζονται από μόνες τους, χωρίς επιπλοκές.
Δυστυχώς όμως υπάρχει ο κίνδυνος της επανεμφάνισης. Η ενίσχυση του ανοσοποιητικού συστήματος μπορεί να βοηθήσει στην θωράκιση της υγείας σας συνολικά και μπορεί να επιταχύνει την ανάρρωσή σας. Προσέξτε λοιπόν την διατροφή σας, φροντίστε να γυμνάζεστε και να κοιμάστε επαρκώς.
Αποτρέψτε την εξάπλωση των επίπεδων μυρμηγκιών
Μην τρίβετε, γρατζουνίζετε και πειράζετε τις μυρμηγκιές. Πλένετε πολύ καλά τα χέρια σας κάθε φορά που αγγίζετε τη συγκεκριμένη περιοχή.
Μην μοιράζεστε πετσέτες ή άλλα προσωπικά αντικείμενα.
Κρατήστε τα παιχνίδια των παιδιών σας καθαρά ειδικά αν έχουν μυρμηγκιές.
Φορέστε σαγιονάρες ή παπούτσια ντους σε κοινόχρηστους χώρους πισίνας ή αποδυτήρια. Μπορεί να μην είστε πάντα σε θέση να αποτρέψετε τις επίπεδες μυρμηγκιές, αλλά ακολουθώντας τα παραπάνω τα βήματα μειώνετε τον κίνδυνο.
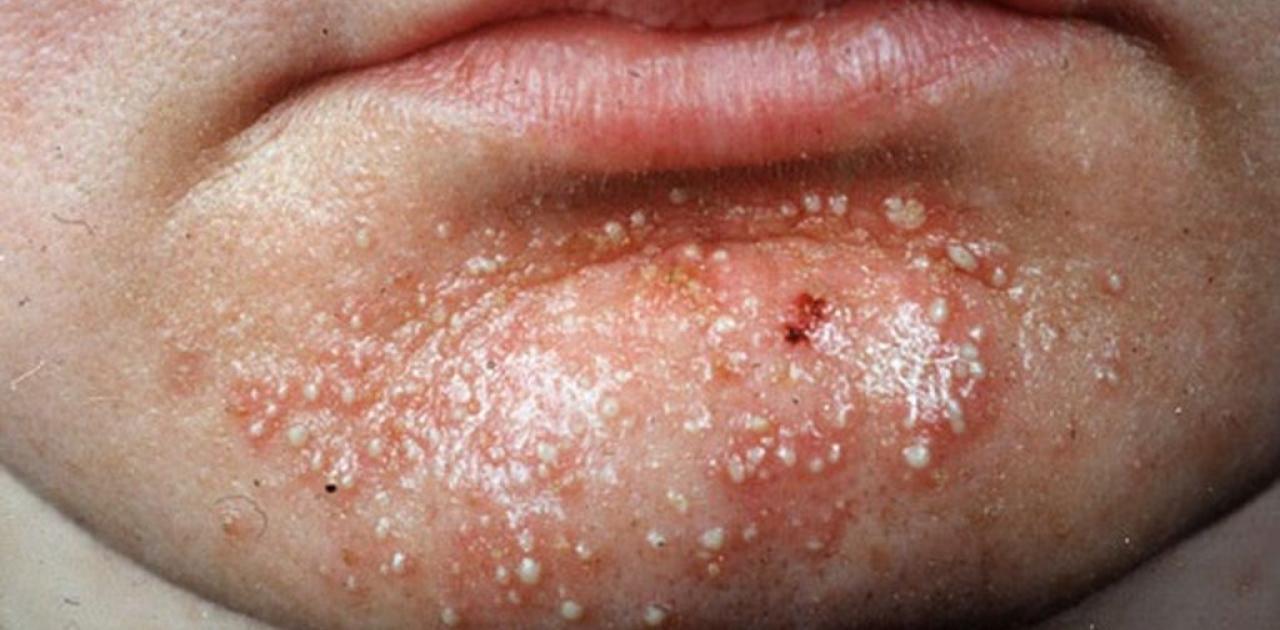
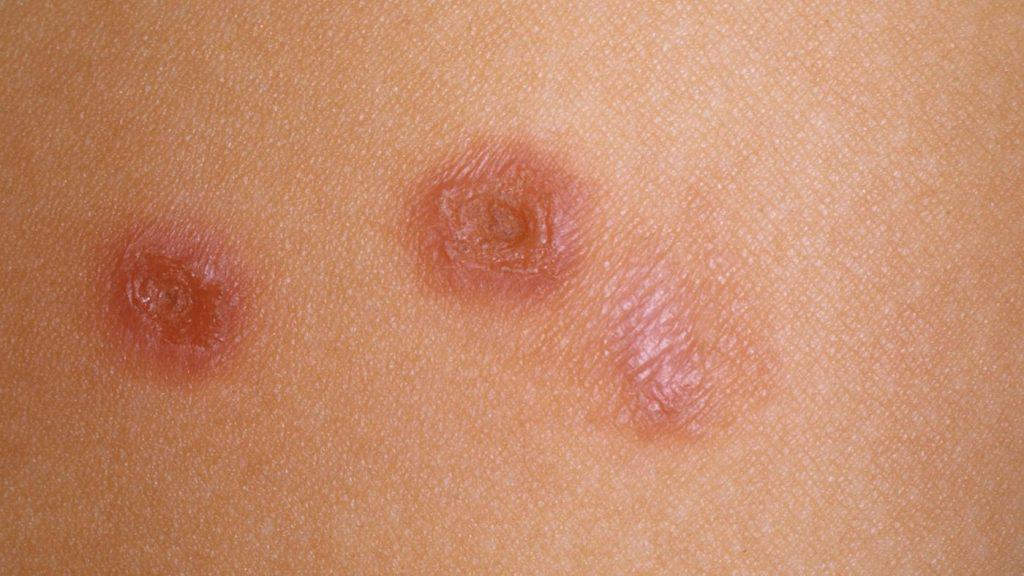
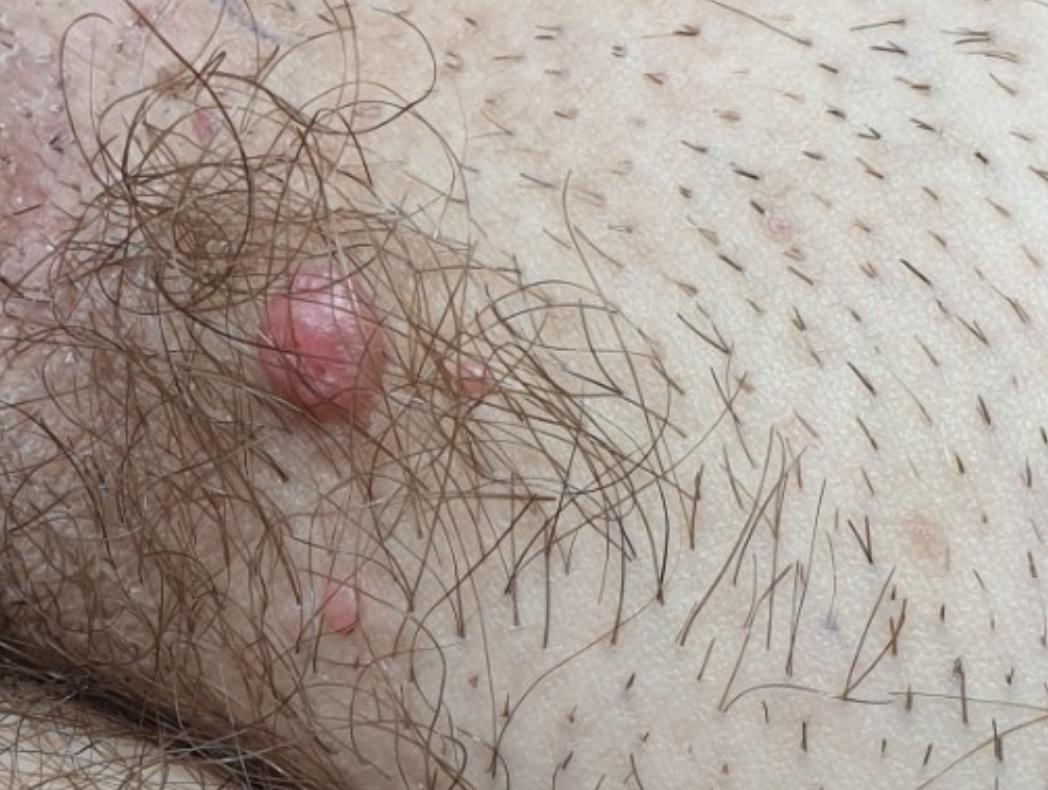
Μολυσματική τέρμινθος
Η μολυσματική τέρμινθος είναι μία μεταδοτική δερματοπάθεια οφειλόμενη σε έναν DNA ιό, τον MCV (Moluscum Contagiosum Virus). Υπάρχουν 4 τύποι του ιού (MC-1, MC-2, MC-3, MC-4). Πιο συχνά εμφανίζεται ο MC-1, ενώ ο MC-2 ανιχνεύεται πιο πολύ στους ενήλικες και είναι σεξουαλικά μεταδιδόμενος.
Μπορεί να εμφανιστεί σε άτομα κάθε ηλικίας, αλλά προσβάλλει κατά κύριο λόγο παιδιά (1-10 ετών), σεξουαλικά ενεργείς ενήλικες και άτομα με εξασθενημένο ανοσοποιητικό σύστημα.
Η μολυσματική τέρμινθος μεταδίδεται με την άμεση δερματική επαφή, με χρήση κοινών αντικειμένων (σεντόνια, πετσέτες, στρώματα αθλητισμού), με αυτοενοφθαλμισμό (δηλαδή μετάδοση με την αφή/ξύσιμο στο ίδιο άτομο από ένα σημείο σε άλλα σημεία του σώματος).
Οι πισίνες και τα κλειστά γυμναστήρια ευνοούν την εξάπλωση της νόσου ενώ στα παιδιά η ατοπική δερματίτιδα αποτελεί ισχυρό προδιαθεσικό παράγοντα. Στους ενήλικες συνιστά και σεξουαλικά μεταδιδόμενο νόσημα.
Ο χρόνος επώασης, δηλαδή το χρονικό διάστημα που μεσολαβεί από τη μόλυνση μέχρι την εμφάνιση κλινικών βλαβών, είναι κατά μέσο όρο 2-7 εβδομάδες, μπορεί όμως να είναι μεγαλύτερος.
Photo via: imedical.gr
Κλινικά, οι τυπικές βλάβες είναι συνήθως μικρής διαμέτρου (2-6mm), λευκωπές, λείες βλατίδες οι οποίες μοιάζουν με μαργαριτάρια και έχουν ομφαλωτό κέντρο. Κυμαίνονται μεταξύ 10-20 τον αριθμό σε φυσιολογικά άτομα αλλά μπορεί να φτάσουν τις εκατοντάδες στους ανοσοκατασταλμένους ασθενείς.
Αν αποσπασθεί η οροφή διακρίνεται λευκωπό, ημίσκληρο σωμάτιο που είναι χαρακτηριστικό (σωμάτιο τερμίνθου). Μετά την εξαγωγή του σωματίου αναβλύζει τοπικά αίμα, που τροφοδοτεί την ιογενή αποικία.
Εμφανίζονται σχεδόν σε όλες τις περιοχές του σώματος, όπως το πρόσωπο, τον κορμό και στις μικρότερες ηλικίες στα άκρα και κυρίως στη γεννητική, περιπρωκτική περιοχή και τις μηροβουβωνικές πτυχές στους ενήλικες.
Συνήθως οι βλάβες είναι ασυμπτωματικές ή προκαλούν ελαφρύ κνησμό. Στο 10% εμφανίζεται έκζεμα γύρω από τις βλάβες (δερματίτιδα της τερμίνθου), ενώ είναι πιθανό στο κέντρο τους να εμφανιστεί μικροαιμορραγία.
Η μολυσματική τέρμινθος αυτοϊάται σε 6-9 μήνες και σπανιότερα αργότερα. Λόγω όμως της πιθανής επέκτασης και σε άλλα σημεία του σώματος και μετάδοσης σε άλλα άτομα, προτείνεται η άμεση θεραπεία της ιογενούς αυτής λοίμωξης.
Σε αντίθεση με άλλους δερματικούς ιούς που μπορεί να παραμείνουν στον οργανισμό σε λανθάνουσα κατάσταση και να υποτροπιάσουν στο μέλλον, ο ιός της τερμίνθου εκριζώνεται αποτελεσματικά με συστηματική και ολοκληρωμένη θεραπεία. Η επανεμφάνισή του μετά από μήνες σημαίνει ότι υπήρξε νέα μόλυνση.
Θεραπεία
Οι θεραπευτικές επιλογές βασίζονται στον αριθμό, το μέγεθος, την εντόπιση και την ηλικία του ασθενούς, και είναι: Κρυοθεραπεία με υγρό άζωτο και με τη χρήση βαμβακοφόρου στυλεού, μέθοδος εκλογής για τα παιδιά.
Εξαγωγή των σωματίων με σύνθλιψη των βλαβών και στη συνέχεια εφαρμογή βάμματος ιωδίου. Διαθερμοπηξία που επιτυγχάνει άμεση αφαίρεση των βλαβών με τοπική αναισθησία.
Laser CO2 που προκαλεί στοχευμένη εξάχνωση των βλαβών με άριστο αισθητικό αποτέλεσμα. CGDERMA-DERMA-MOLISMATIKI-TERMINTHOS Σε αντίθεση με άλλους δερματικούς ιούς, ο ιός της τερμίνθου εκριζώνεται αποτελεσματικά με συστηματική και ολοκληρωμένη θεραπεία.
Photo via: imedical.gr
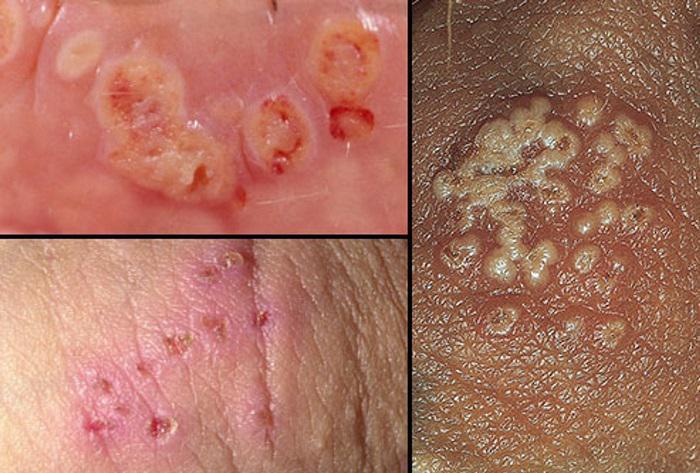
Έρπητας του δέρματος και των γεννητικών οργάνων
Τι είναι ο έρπης γεννητικών οργάνων;
Ο έρπης γεννητικών οργάνων προκαλείται από τον ιό του απλού έρπητα (herpes simplex virus – HSV). Υπάρχουν δύο τύποι του ιού, HSV 1 και 2. Και οι δύο μπορούν να μολύνουν την περιοχή των γεννητικών οργάνων και του πρωκτού, αλλά και το στόμα, τα χείλη, τη μύτη, τα δάχτυλα και τα χέρια.
Πώς κολλάω έρπητα γεννητικών οργάνων;
Ο ιός εισέρχεται στο σώμα μέσω μικρών ρωγμών στο δέρμα ή στα τοιχώματα του στόματος, του κόλπου, της ουρήθρας και της ακροποσθίας του π@ους.
Ο ιός του έρπητος μπορεί να μεταδοθεί με την σεξουαλική πράξη χωρίς προφύλαξη (κολπική, πρωκτική ή στοματική επαφή), αλλά ακόμα και με τη χρήση σεξουαλικών βοηθημάτων καθώς και μέσω απευθείας επαφής δέρμα με δέρμα.
Είναι δυνατή η μετάδοση του ιού ακόμη κι όταν δεν υπάρχουν κλινικά ορατές βλάβες (ασυμπτωματική μετάδοση). Αυτό είναι πιο συχνό τα 2 πρώτα έτη μετά τη μόλυνση. Εκτιμάται ότι τα 2/3 αυτών που έχουν έρπητα, κόλλησαν από κάποιον που δεν είχε ορατές βλάβες.
Η ερπητική λοίμωξη είναι εντοπισμένη στο συγκεκριμένο σημείο εισόδου / επαφής. Μεταφορά του ιού σε άλλο σημείο του σώματος μας είναι δυνατή, π.χ. από τα γεννητικά όργανα στα μάτια.
Photo via: onmed.gr
Τι συμπτώματα μπορεί να εμφανίσω;
Όταν κάποιος μολυνθεί από τον ιό του έρπητος, μπορεί να παρουσιάσει κλινικές εκδηλώσεις του ιού ημέρες, εβδομάδες, ακόμα και μήνες μετά τη μόλυνση.
Συνήθως αυτό συμβαίνει μεταξύ 2 ημέρες και 2 εβδομάδες από τη μόλυνση. Αυτό σημαίνει ότι για ένα χρονικό διάστημα που ποικίλει, ο ιός παραμένει στον οργανισμό σε λανθάνουσα ή ασυμπτωματική κατάσταση.
Τα πρώτα συμπτώματα μπορεί να μοιάζουν πολύ με αυτά της γρίπης (κακουχία, χαμηλός πυρετός κλπ), καθώς και τσιμπήματα ή φαγούρα στην περιοχή των γεννητικών οργάνων ή του πρωκτού.
Αργότερα, μικρές φυσαλίδες γεμάτες υγρό ενδέχεται να εμφανιστούν, οι οποίες μπορεί να «σπάσουν» και να γίνουν επώδυνα έλκη ή διαβρώσεις. Ενδέχεται η ούρηση να γίνει πολύ οδυνηρή, ειδικά αν οι βλάβες εντοπίζονται γύρω από την ουρήθρα. Οι λεμφαδένες της περιοχής είναι συνήθως πρησμένοι.
Τα συμπτώματα κανονικά βελτιώνονται από μόνα τους εντός λίγων ημερών, οι πληγές κλείνουν χωρίς ουλές και ο ιός γίνεται ανενεργός, αλλά παραμένει στο σώμα.
Σε μερικούς ανθρώπους, ο ιός μπορεί να επανενεργοποιηθεί με συχνότητα που μπορεί να φτάσει έως και 1 επεισόδιο / μήνα, προκαλώντας επαναλαμβανόμενες εξάρσεις (υποτροπές).
Αυτό συνήθως συμβαίνει όταν πέφτει η άμυνα του οργανισμού, αλλά και μετά από έντονη κούραση, stress, λίγο πριν την έμμηνο ρύση κλπ. Κάποιοι μπορεί να μολυνθούν με τον ιό και να μην παρουσιάσουν ποτέ συμπτώματα.
Τι εξετάσεις γίνονται για τον έρπητα;
Οι εξετάσεις γίνονται σε δείγμα που λαμβάνεται από την περιοχή που υπάρχει φυσαλίδα ή έλκος. Δεν υπάρχει τυπική εξέταση που αποκαλύπτει τον ιό, αν δεν υπάρχουν εμφανείς βλάβες στο δέρμα του ασθενή.
Υπάρχουν και αιματολογικές εξετάσεις που ανιχνεύουν αντισώματα. Συμβουλευτείτε τον Δερματολόγο – Αφροδισιολόγο σας για περισσότερες πληροφορίες.
Πώς θεραπεύεται ο έρπητας γεννητικών οργάνων;
Μολονότι η ερπητική λοίμωξη παρέρχεται από μόνη της, συνιστάται η χορήγηση ειδικών αντι-ιϊκών φαρμάκων, τα οποία μειώνουν την διάρκεια και τη βαρύτητα του επεισοδίου και επιταχύνουν την επούλωση.
Σε περίπτωση συχνών επεισοδίων συνιστάται η προφυλακτική χορήγηση αντι-ιϊκής αγωγής προκειμένου να μειωθεί η συχνότητα και η βαρύτητα των υποτροπών.
Έρπης γεννητικών οργάνων και κύηση
Πρώτο επεισόδιο (δηλαδή νέα λοίμωξη) έρπητα γεννητικών οργάνων κατά την κύηση μπορεί να έχει σοβαρές επιπτώσεις στο έμβρυο, αν μείνει χωρίς θεραπεία. Αν συμβεί μετά την 28η εβδομάδα, συνήθως γίνεται καισαρική.
Υποτροπή παλαιού έρπητα γεννητικών οργάνων δεν παρουσιάζει προβληματα για το έμβρυο. Η μητέρα θα λάβει κανονικά αγωγή σαν να μην ήταν έγκυος.
Photo via: blogspot.com
Κολπίτιδες από μύκητες ή μυκόπλασμα
Oι κολπικές διαταραχές, γνωστότερες κοινώς ως κολπίτιδα, αποτελούν σήμερα το συχνότερο πρόβλημα υγείας που αντιμετωπίζουν οι γυναίκες και είναι η συνηθέστερη αιτία που μια γυναίκα θα επισκεφθεί τον γυναικολόγο της.
Με τον όρο κολπίτιδα εννοούμε τη φλεγμονή του κόλπου. Η κολπίτιδα συνήθως εκδηλώνεται με την ύπαρξη κνησμού και αυξημένων υγρών από τον κόλπο, τα οποία ορισμένες φορές είναι δύσοσμα.
Η κολπίτιδα, αν και στην πρώτη ματιά φαίνεται κάτι απλό, μπορεί να αποτελέσει ένα από τα δυσκολότερα στην αντιμετώπιση τους προβλήματα. Αυτό οφείλεται στην ιδιαιτερότητα της φυσιολογίας του κόλπου και στην πολυπλοκότητα των λεπτών ισορροπιών πάνω στις οποίες στηρίζεται η εύρυθμη λειτουργία του.
Ο κόλπος υπό κανονικές συνθήκες αποικίζεται από ένα μεγάλο αριθμό μικροοργανισμών, οι οποίοι είναι γνωστοί ως γαλακτοβάκιλλοι και αποτελούν την φυσιολογική χλωρίδα. Πρόκειται δηλαδή για μικροοργανισμούς οι οποίοι πρέπει να υπάρχουν στον κόλπο.
Η παρουσία αυτών των μικροοργανισμών είναι επιθυμητή γιατί χάρη στις ουσίες που παράγουν διατηρούν το pH του κόλπου σε επιθυμητές τιμές και εμποδίζουν την ανάπτυξη κάποιων άλλων μικροοργανισμών, οι οποίοι δεν πρέπει να βρίσκονται στον κόλπο (παθογόνοι μικροοργανισμοί).
Στην περίπτωση της κολπίτιδας λοιπόν αναπτύσσονται κάποιοι παθογόνοι μικροοργανισμοί σε βάρος της φυσιολογικής χλωρίδας, διαταράσσοντας έτσι την ισορροπία του pH και αυτό κλινικά εκδηλώνεται με τη μορφή κνησμού και υγρών στο κόλπο. Η γυναίκα που θα εκδηλώσει αυτά τα συμπτώματα πρέπει να απευθυνθεί στο γυναικολόγο της.
Φλεγμονές και κολπίτιδα
Οι φλεγμονές (μολύνσεις) των γυναικείων γεννητικών οργάνων εμφανίζονται με αυξημένη συχνότητα το καλοκαίρι και μπορεί να παρουσιαστούν στο αιδοίο (την εξωτερική περιοχή γύρω από την είσοδο του κόλπου) στον κόλπο (κολπίτιδα) και τον τράχηλο της μήτρας, στο ενδομήτριο και στις σάλπιγγες.
Προκαλούνται από μικροοργανισμούς όπως μύκητες και τριχομονάδες (που είναι οι πιο συνηθισμένοι), χλαμύδια, μυκόπλασμα κ.ά., από μικρόβια (αερόβια και αναερόβια) καθώς και από ιούς όπως αυτοί που προκαλούν τον έρπητα των γεννητικών οργάνων (ιός HSV) και τα κονδυλώματα (ιός HPV).
Και φυσικά δεν πρέπει να ξεχνάμε πως ορισμένοι τύποι του ιού HPV ενοχοποιούνται για δυσπλασίες (προκαρκινικές αλλοιώσεις) και καρκίνο στον τράχηλο της μήτρας και το αιδοίο.
Αίτια
Κακή γενική κατάσταση του οργανισμού (έλλειψη ύπνου, περιορισμένη αντοχή λόγω ανθυγιεινής ή φτωχής διατροφής, στρες, κάπνισμα).
Λάθος ή ελλιπή τοπική υγιεινή (κολπικές πλύσεις, συνεχή χρήση ταμπόν).
Πολυάριθμες εκτρώσεις.
Χρήση αποσμητικών σπρέι στην ευαίσθητη περιοχή. Σεξουαλική επαφή χωρίς προφυλακτικό. Εγκυμοσύνη αλλά και εμμηνόπαυση.
Ενδυματολογικές συνήθειες (πολύ εφαρμοστά παντελόνια ή σορτς).
Ποιοι παράγοντες ευνοούν την ανάπτυξη μυκητιάσεων:
Παράλληλα, εκτός από τους παραπάνω παράγοντες για να εμφανιστεί μία κολπίτιδα, υπάρχουν ορισμένοι επιπλέον παράγοντες που προδιαθέτουν και συντελούν ειδικά στην ανάπτυξη μυκητιάσεων. Αυτοί είναι:
Παρατεταμένη χορήγηση αντιβιοτικών ευρέως φάσματος, κάτι που αποτελεί την κυριότερη αιτία ανάπτυξης μυκήτων. Γι’ αυτό, εάν είναι απολύτως απαραίτητο να πάρετε αντιβίωση, φροντίστε να χρησιμοποιήσετε παράλληλα κάποιο φυσικό σκεύασμα που βοηθάει στην διατήρηση της φυσιολογικής ισορροπίας του κόλπου.
Χρήση αντισυλληπτικών χαπιών. Συστηματική χορήγηση κορτιζόνης.
Νοσήματα που επηρεάζουν το ανοσοποιητικό σύστημα και διαβήτης.
Συνθετικά ρούχα ή εσώρουχα. Παραμονή σε υγρά μολυσμένα μέρη όπως τουαλέτες, πλακόστρωτο πισίνας.
Συμπτώματα
Το ενδεχόμενο να έχετε κάποια φλεγμονή του γεννητικού συστήματος πρέπει να σας απασχολήσει και να επισκεφτείτε άμεσα τον γυναικολόγο σας αν παρατηρήσετε αυξημένη έκκριση κολπικών υγρών, τσούξιμο στον κόλπο, φαγούρα λίγο ή πολύ έντονη, ερυθρότητα, οίδημα, πόνο κυρίως κατά τη σεξουαλική επαφή (δυσπαρευνία) αλλά και στο υπογάστριο, αν η φλεγμονή είναι στο ενδομήτριο ή τις σάλπιγγες.
Οι μύκητες (μυκητιασική αιδοιοκολπίτιδα) δημιουργούν έντονο κνησμό (φαγούρα – τσούξιμο) στον κόλπο και στο αιδοίο, αυξημένη ποσότητα λευκών κολπικών υγρών που έχουν τυρώδη μορφή, είναι άοσμα και παχύρρευστα καθώς και δυσκολία κατά την ούρηση ή έντονη δυσπαρευνία.
Οι τριχομονάδες χαρακτηρίζονται από αραιά υγρά, κιτρινοπράσινα και δύσοσμα, ενώ η μόλυνση από το βακτήριο του αιμόφιλου από παχύρρευστες δύσοσμες εκκρίσεις.
Το μυκόπλασμα και τα χλαμύδια συχνά δεν παρουσιάζουν συμπτώματα, αλλά επηρεάζουν τη γονιμότητα γιατί εάν προκαλέσουν σαλπιγγίτιδα, μπορεί οδηγήσουν ακόμα και σε στειρότητα.
Στον έρπητα εμφανίζονται μικρές φουσκάλες και έλκη (πληγές) στο αιδοίο, ενώ τα κονδυλώματα είναι θηλώδεις προσεκβολές στο αιδοίο, στον κόλπο ή στον τράχηλο.
Διάγνωση και Θεραπεία
Οι περισσότερες κολπίτιδες και ανεξάρτητα από το αίτιο που τις προκαλεί παρουσιάζουν παρόμοια συμπτώματα, γι’ αυτό δεν μπορούν να διαγνωστούν με ακρίβεια αποκλειστικά βάσει των συμπτωμάτων.
Έτσι, και παρά το ότι μία κολπίτιδα μπορεί να διαγνωστεί από τον γυναικολόγο με τη σωστή λήψη ενός αναλυτικού ιστορικού και την κλινική εξέταση της ασθενούς, συνήθως η οριστική διάγνωση επιτυγχάνεται με την καλλιέργεια κολποτραχηλικού υγρού.
Αυτή η εξέταση είναι απαραίτητη προκειμένου να εντοπιστεί ποιο ακριβώς μικρόβιο είναι υπεύθυνο και στη συνέχεια να δοθεί η κατάλληλη θεραπεία. Η θεραπεία αφορά συνήθως τη λήψη κάποιου συνδυασμού αντιβιοτικών από το στόμα με κολπικά υπόθετα ή κρέμες.
Ωστόσο, ακόμη και μετά τη θεραπεία οι κολπίτιδες σε ένα σεβαστό ποσοστό των ασθενών υποτροπιάζουν, κάτι που μπορεί να οφείλεται σε ανθεκτικότητα στελέχη απέναντι στα φάρμακα ή σε επαναμόλυνση.
Σε κάθε περίπτωση πάντως, η σωστή πρόληψη και η έγκαιρη επίσκεψη στον γυναικολόγο μόλις εντοπίσετε τα πρώτα συμπτώματα που “υπονοούν” κολπίτιδα βοηθούν σημαντικά στην αντιμετώπιση του προβλήματος.
Μέτρα πρόληψης για την κολπίτιδα
Η διαταραχή της υγείας του κόλπου και η εμφάνιση κολπίτιδας, εκτός από ενόχληση, προκαλεί ανασφάλεια και αμηχανία, επηρεάζοντας τη γενικότερη ψυχολογία κάθε γυναίκας.
Υπάρχουν ορισμένοι βασικοί κανόνες για να προλάβουμε μία κολπίτιδα στην ανάπτυξη της κιόλας ή την υποτροπή κάποιας κολπίτιδας γενικότερα αλλά και ειδικά κατά τη διάρκεια του καλοκαιριού και των διακοπών.
Αυτοί συνοψίζονται στις καλές συνθήκες υγιεινής (ειδικά των γεννητικών οργάνων), στην υπεύθυνη σεξουαλική συμπεριφορά και στη φροντίδα του εαυτού μας, που προϋποθέτει τη διατήρηση ενός ισχυρού ανοσοποιητικού συστήματος.
Κάποιες απλές συμβουλές που αφορούν στην υγιεινή των ευαίσθητων περιοχών και ορισμένα βασικά μέτρα προστασίας που πρέπει κάθε γυναίκα να τηρεί, ώστε να προφυλάσσει αποτελεσματικά τον εαυτό της, είναι τα εξής:
Ο καθαρισμός της γεννητικής περιοχής να γίνεται με προϊόντα, που δεν διαταράσσουν την φυσιολογική χλωρίδα και το pH της περιοχής, αλλά να αποκαθιστούν την όποια μεταβολή τους.
Οι όποιες εκκρίσεις θα πρέπει να απομακρύνονται προσεκτικά, καθώς αποτελούν θρεπτικό υλικό για την ανάπτυξη των παθογόνων μικροοργανισμών που βρίσκονται στην περιοχή είτε μόνιμα είτε ευκαιριακά.
Ο καθαρισμός και το ξέπλυμα θα πρέπει να γίνεται με κατεύθυνση από τον κόλπο προς τον πρωκτό, καθώς στην περιπρωκτική περιοχή βρίσκονται μικρόβια που είναι παθογόνα για τον κόλπο. Στις μέρες της περιόδου θα πρέπει να είναι ακόμα πιο σχολαστικός ο καθαρισμός και να συνδυάζεται με συχνή αλλαγή σερβιέτας ή ταμπόν.
Πριν και μετά τον καθαρισμό θα πρέπει να πλένουμε καλά τα χέρια μας.
Πλύσεις στο εσωτερικό του κόλπου με αντισηπτικά δεν θα πρέπει να γίνονται, παρά μόνο μετά από σχετική οδηγία του γυναικολόγου, καθώς διαταράσσουν την φυσιολογική χλωρίδα, με αποτέλεσμα να ευνοείται η ανάπτυξη των παθογόνων μικροβίων.
Αλλάζετε καθημερινά εσώρουχα και προτιμάτε τα βαμβακερά που επιτρέπουν στο δέρμα να αναπνέει και δεν προκαλούν ερεθισμούς.
Μην χρησιμοποιείτε ποτέ ξένα εσώρουχα ή πετσέτες. Κατά την σεξουαλική επαφή, ιδίως με ένα καινούργιο σύντροφο, χρησιμοποιείτε πάντα προφυλακτικό.
Αν μετά την λήψη κάποιων φαρμάκων παρατηρήσετε ύποπτα συμπτώματα στην περιοχή του κόλπου, συμβουλευτείτε τον γιατρό σας για το τι πρέπει να κάνετε. Ειδικά όσον αφορά στο μπάνιο στη θάλασσα ή την πισίνα, προσέξτε:
Αφού βγείτε από το νερό, να μην παραμείνετε για πολύ ώρα με το βρεγμένο μαγιό (το ίδιο ισχύει και για τα βρεγμένα ρούχα). Η υγρασία και η ζέστη δημιουργούν ιδανικό περιβάλλον για την ανάπτυξη μικροβίων και μυκήτων μετά το μπάνιο στην πισίνα ή στη θάλασσα.
Στην παραλία και φυσικά και στην πισίνα να ξαπλώνετε πάντα πάνω στην πετσέτα ή στην ψάθα σας και να αποφεύγετε την άμεση επαφή με την άμμο ή τα πλακάκια.
Photo via: queen.gr
Τρόποι προφύλαξης
Φροντίστε να έχετε τη δική σας πετσέτα και να μην την μοιράζεστε με κανέναν. Αφού σκουπιστείτε όταν βγείτε από τη θάλασσα να την απλώνετε για να στεγνώσει. Καλύτερα να έχετε και μία δεύτερη για να κάθεστε.
Να την στρώνετε πάντα από την ίδια πλευρά. Καλό είναι να μην μένετε με βρεγμένο μαγιό, γιατί ευνοεί τις κολπίτιδες. Μην κάθεστε σε βρεγμένη άμμο.
via daddy-cool